Terapija s himernimi antigenskimi receptorji (CAR) T-celicami je postala pomembno zdravljenje za ponavljajoče se ali refraktorne hematološke malignome. Trenutno je v Združenih državah Amerike odobrenih šest avto-CAR T izdelkov, na Kitajskem pa so navedeni štirje CAR-T izdelki. Poleg tega je v razvoju vrsta avtolognih in alogenskih CAR-T izdelkov. Farmacevtska podjetja s temi izdelki naslednje generacije si prizadevajo izboljšati učinkovitost in varnost obstoječih terapij za hematološke malignome, hkrati pa ciljajo na solidne tumorje. CAR T celice se razvijajo tudi za zdravljenje nemalignih bolezni, kot so avtoimunske bolezni.
Stroški CAR T so visoki (trenutno se stroški CAR T/CAR v Združenih državah Amerike gibljejo med 370.000 in 530.000 ameriškimi dolarji, najcenejši izdelki CAR-T na Kitajskem pa stanejo 999.000 juanov/kar). Poleg tega je visoka incidenca hudih toksičnih reakcij (zlasti nevrotoksičnega sindroma, povezanega z imunoefektorskimi celicami [ICANS] stopnje 3/4 in sindroma sproščanja citokinov [CRS]) postala glavna ovira za ljudi z nizkimi in srednjimi dohodki pri prejemanju terapije s celicami CAR T.
Indijski tehnološki inštitut v Mumbaju in bolnišnica Tata Memorial v Mumbaju sta nedavno sodelovala pri razvoju novega humaniziranega izdelka CD19 CAR T (NexCAR19), ki je po učinkovitosti podoben obstoječim izdelkom, vendar z boljšo varnostjo, najpomembneje pa je, da stane le desetino podobnih izdelkov v Združenih državah Amerike.
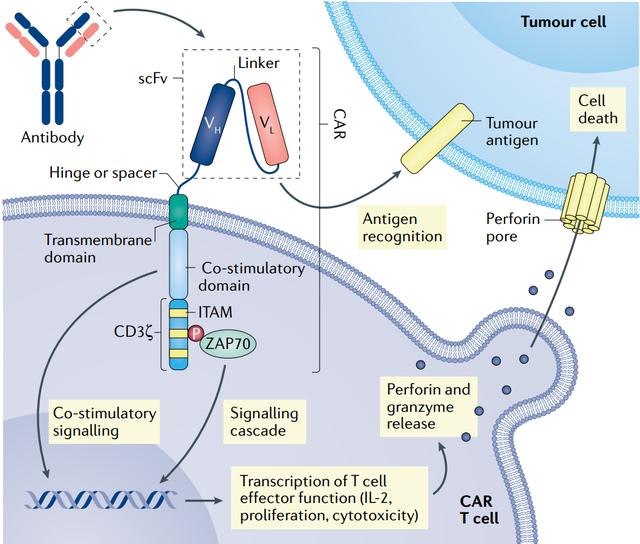
Tako kot štiri od šestih terapij CAR T, ki jih je odobrila ameriška Uprava za hrano in zdravila (FDA), tudi NexCAR19 cilja na CD19. Vendar pa v komercialno odobrenih izdelkih v Združenih državah Amerike fragment protitelesa na koncu CAR običajno izvira iz miši, kar omejuje njegovo obstojnost, ker ga imunski sistem prepozna kot tujega in ga sčasoma odstrani. NexCAR19 na konec mišjega protitelesa doda človeški protein.
Laboratorijske študije so pokazale, da je protitumorsko delovanje »humaniziranih« CA-jev primerljivo z delovanjem CA-jev, pridobljenih iz mišjih celic, vendar z nižjimi ravnmi inducirane proizvodnje citokinov. Posledično imajo bolniki po prejemu terapije CAR T manjše tveganje za razvoj hudega CRS, kar pomeni, da je varnost izboljšana.
Da bi znižali stroške, je raziskovalna ekipa NexCAR19 izdelek v celoti razvila, preizkusila in izdelala v Indiji, kjer je delovna sila cenejša kot v državah z visokim dohodkom.
Za vnos CAR v celice T raziskovalci običajno uporabljajo lentiviruse, vendar so lentivirusi dragi. V Združenih državah Amerike bi nakup zadostne količine lentivirusnih vektorjev za 50-člansko preskušanje lahko stal 800.000 dolarjev. Znanstveniki v razvojnem podjetju NexCAR19 so sami ustvarili nosilec za dostavo genov, kar je drastično zmanjšalo stroške. Poleg tega je indijska raziskovalna skupina našla cenejši način za množično proizvodnjo gensko spremenjenih celic, s čimer se je izognila uporabi dragih avtomatiziranih strojev. NexCAR19 trenutno stane približno 48.000 dolarjev na enoto, kar je desetina stroškov njegovega ameriškega ekvivalenta. Po besedah vodje podjetja, ki je razvilo NexCAR19, naj bi se stroški izdelka v prihodnosti še znižali.
Končno, izboljšana varnost tega zdravljenja v primerjavi z drugimi izdelki, ki jih je odobrila FDA, pomeni, da večina bolnikov po prejemu zdravljenja ne potrebuje okrevanja na oddelku za intenzivno nego, kar dodatno zmanjšuje stroške za bolnike.
Hasmukh Jain, medicinski onkolog v centru Tata Memorial v Mumbaju, je na letnem srečanju Ameriškega združenja za hematologijo (ASH) leta 2023 poročal o kombinirani analizi podatkov 1. in 2. faze preskušanj zdravila NexCAR19.
Študija faze 1 (n=10) je bila enocentrična študija, zasnovana za testiranje varnosti odmerkov od 1×107 do 5×109 celic CAR T pri bolnikih z recidivnim/refraktornim difuznim velikoceličnim limfomom B (r/r DLBCL), transformirajočim folikularnim limfomom (tFL) in primarnim mediastinalnim velikoceličnim limfomom B (PMBCL). Študija faze 2 (n=50) je bila enocentrična, multicentrična študija, v katero so bili vključeni bolniki, stari ≥15 let, z malignomi celic r/r B, vključno z agresivnimi in okultnimi limfomi celic B ter akutno limfoblastno levkemijo. Bolniki so prejeli NexCAR19 dva dni po prejemu fludarabina in ciklofosfamida. Ciljni odmerek je bil ≥5×107/kg celic CAR T. Primarni opazovani dogodek je bila objektivna stopnja odziva (ORR), sekundarni opazovani dogodki pa so vključevali trajanje odziva, neželene učinke, preživetje brez napredovanja bolezni (PFS) in celokupno preživetje (OS).
Z zdravilom NexCAR19 je bilo zdravljenih skupno 47 bolnikov, od katerih jih je 43 prejelo ciljni odmerek. Skupno 33/43 (78 %) bolnikov je opravilo 28-dnevno oceno po infuziji. ORR je bil 70 % (23/33), od tega jih je 58 % (19/33) doseglo popoln odziv (CR). V kohorti z limfomom je bil ORR 71 % (17/24) in CR 54 % (13/24). V kohorti z levkemijo je bil delež CR 66 % (6/9, MRD-negativen v 5 primerih). Mediana časa spremljanja za ocenljive bolnike je bila 57 dni (21 do 453 dni). Pri 3- in 12-mesečnem spremljanju je vseh devet bolnikov in tri četrtine bolnikov ohranilo remisijo.
Z zdravljenjem povezanih smrti ni bilo. Nobeden od bolnikov ni imel nobene stopnje ICANS. 22/33 (66 %) bolnikov je razvilo CRS (61 % stopnje 1/2 in 6 % stopnje 3/4). Omeniti velja, da v kohorti limfomov ni bilo CRS nad stopnjo 3. Citopenija stopnje 3/4 je bila prisotna v vseh primerih. Mediana trajanja nevtropenije je bila 7 dni. Na 28. dan so nevtropenijo stopnje 3/4 opazili pri 11/33 bolnikov (33 %), trombocitopenijo stopnje 3/4 pa pri 7/33 bolnikov (21 %). Le 1 bolnik (3 %) je potreboval sprejem na oddelek za intenzivno nego, 2 bolnika (6 %) sta potrebovala podporo z vazopresorji, 18 bolnikov (55 %) je prejelo tolumab, mediana pa je bila 1 (1–4) in 5 bolnikov (15 %), ki so prejemali glukokortikoide. Mediana dolžine bivanja je bila 8 dni (7–19 dni).
Ta celovita analiza podatkov kaže, da ima NexCAR19 dober profil učinkovitosti in varnosti pri malignih obolenjih celic r/r B. Nima ICANS, ima krajše trajanje citopenije in manjšo incidenco CRS 3./4. stopnje, zaradi česar je eden najvarnejših izdelkov za zdravljenje celic CD19 CAR T. Zdravilo pomaga izboljšati uporabo zdravljenja celic CAR T pri različnih boleznih.
Na konferenci ASH 2023 je drug avtor poročal o uporabi medicinskih virov v preskušanju faze 1/2 in stroških, povezanih z zdravljenjem z NexCAR19. Ocenjeni stroški proizvodnje zdravila NexCAR19 pri 300 bolnikih na leto v regionalno razpršenem proizvodnem modelu znašajo približno 15.000 USD na bolnika. V akademski bolnišnici znašajo povprečni stroški kliničnega vodenja (do zadnjega spremljanja) na bolnika približno 4.400 USD (približno 4.000 USD za limfom in 5.565 USD za B-ALL). Le približno 14 odstotkov teh stroškov predstavljajo bolnišnične storitve.
Čas objave: 7. april 2024




