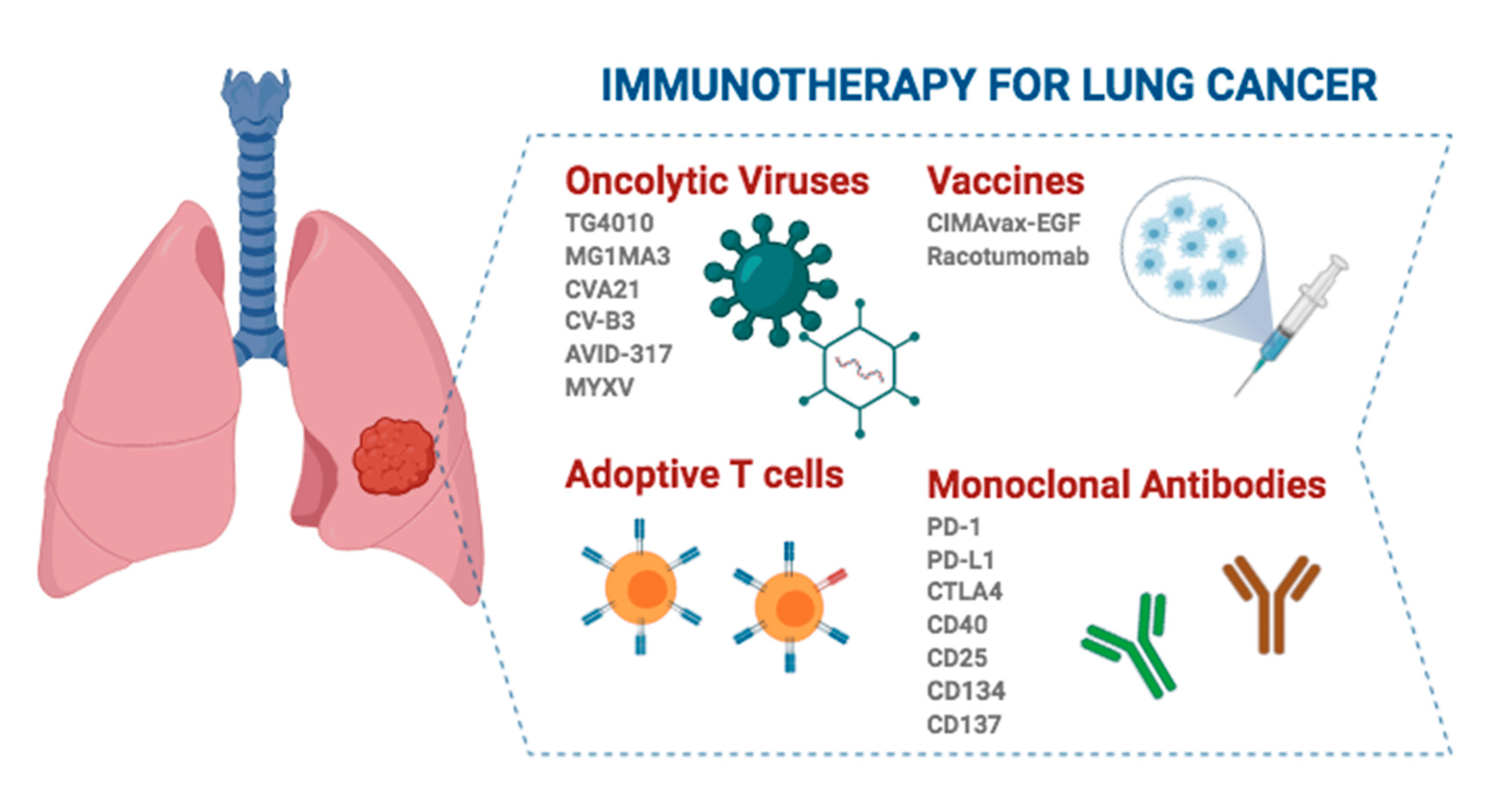
Nedrobnocelični pljučni rak (NSCLC) predstavlja približno 80–85 % vseh pljučnih rakov, kirurška resekcija pa je najučinkovitejše sredstvo za radikalno zdravljenje zgodnjega NSCLC. Vendar pa obstaja ogromna neizpolnjena klinična potreba, saj se po perioperativni kemoterapiji zmanjša le 15 % ponovitev, 5 % pa izboljša 5-letno preživetje.
Perioperativna imunoterapija za nedrobnocelični pljučni rak (NSCLC) je v zadnjih letih nova raziskovalna vroča točka, rezultati številnih randomiziranih kontroliranih preskušanj 3. faze pa so potrdili pomemben položaj perioperativne imunoterapije.
Imunoterapija za bolnike z operabilnim nedrobnoceličnim pljučnim rakom (NSCLC) v zgodnjem stadiju je v zadnjih letih dosegla pomemben napredek, ta strategija zdravljenja pa ne le podaljšuje preživetje bolnikov, temveč tudi izboljšuje kakovost življenja in zagotavlja učinkovito dopolnilo tradicionalni kirurgiji.
Glede na to, kdaj se imunoterapija uporabi, obstajajo trije glavni vzorci imunoterapije pri zdravljenju operabilnega nedrobnoceličnega pljučnega raka v zgodnji fazi:
1. Neoadjuvantna imunoterapija samo: Imunoterapija se izvaja pred operacijo, da se zmanjša velikost tumorja in zmanjša tveganje za ponovitev. Študija CheckMate 816 [1] je pokazala, da je imunoterapija v kombinaciji s kemoterapijo znatno izboljšala preživetje brez dogodkov (EFS) v neoadjuvantni fazi v primerjavi s samo kemoterapijo. Poleg tega lahko neoadjuvantna imunoterapija zmanjša tudi stopnjo ponovitve, hkrati pa izboljša stopnjo popolnega patološkega odziva (pCR) pri bolnikih, s čimer se zmanjša verjetnost pooperativne ponovitve.
2. Perioperativna imunoterapija (neoadjuvantna + adjuvantna): Pri tem načinu se imunoterapija izvaja pred in po operaciji, da se poveča njen protitumorski učinek in dodatno odstranijo minimalne preostale lezije po operaciji. Glavni cilj tega modela zdravljenja je izboljšati dolgoročno preživetje in stopnje ozdravitve bolnikov s tumorji s kombinacijo imunoterapije v neoadjuvantni (predoperativni) in adjuvantni (pooperativni) fazi. Keykeynote 671 je predstavnik tega modela [2]. Kot edina randomizirana kontrolirana študija (RCT) s pozitivnimi končnimi točkami EFS in OS je ocenila učinkovitost palizumaba v kombinaciji s kemoterapijo pri perioperativno resektabilnih bolnikih z nedrobnoceličnim pljučnim rakom stadija II, IIIA in IIIB (N2). V primerjavi s samo kemoterapijo je pembrolizumab v kombinaciji s kemoterapijo podaljšal mediano EFS za 2,5 leta in zmanjšal tveganje za napredovanje bolezni, ponovitev ali smrt za 41 %; KEYNOTE-671 je bila tudi prva imunoterapevtska študija, ki je pokazala korist za celokupno preživetje (OS) pri resektabilnem nedrobnoceličnem pljučnem raku (NSCLC), z 28-odstotnim zmanjšanjem tveganja za smrt (HR, 0,72), kar je mejnik v neoadjuvantni in adjuvantni imunoterapiji za operabilni NSCLC v zgodnji fazi.
3. Samo adjuvantna imunoterapija: Pri tej metodi bolniki pred operacijo niso prejemali zdravljenja z zdravili, imunozdravila pa so bila uporabljena po operaciji za preprečevanje ponovitve preostalih tumorjev, kar je primerno za bolnike z visokim tveganjem za ponovitev. Študija IMpower010 je ocenila učinkovitost pooperativnega adjuvantnega atilizumaba v primerjavi z optimalno podporno terapijo pri bolnikih s popolnoma reseciranim nedrobnoceličnim pljučnim rakom stadija IB do IIIA (AJCC, 7. izdaja) [3]. Rezultati so pokazali, da je dodatno zdravljenje z atilizumabom znatno podaljšalo preživetje brez bolezni (DFS) pri bolnikih s pozitivnim PD-L1 v stadiju IB do IIIA. Poleg tega je študija KEYNOTE-091/PEARLS ocenila učinek pembrolizumaba kot dodatnega zdravljenja pri bolnikih s popolnoma reseciranim nedrobnoceličnim pljučnim rakom stadija IB do IIIA [4]. Pabolizumab je bil v celotni populaciji znatno podaljšan (HR, 0,76), z mediano DFS 53,6 meseca v skupini s pabolizumabom in 42 mesecev v skupini s placebom. V podskupini bolnikov z oceno deleža tumorja (TPS) PD-L1 ≥ 50 % je bilo preživetje brez napredovanja bolezni (DFS) v skupini, ki je prejemala pabolizumab, sicer podaljšano, vendar razlika med skupinama ni bila statistično značilna zaradi relativno majhne velikosti vzorca, za potrditev pa je bilo potrebno daljše spremljanje.
Glede na to, ali se imunoterapija kombinira z drugimi zdravili ali terapevtskimi ukrepi in glede na način kombiniranja, lahko program neoadjuvantne imunoterapije in adjuvantne imunoterapije razdelimo na naslednje tri glavne načine:
1. Enotna imunoterapija: Ta vrsta terapije vključuje študije, kot so LCMC3 [5], IMpower010 [3], KEYNOTE-091/PEARLS [4], BR.31 [6] in ANVIL [7], za katere je značilna uporaba posameznih imunoterapevtskih zdravil kot (nove) adjuvantne terapije.
2. Kombinacija imunoterapije in kemoterapije: Takšne študije vključujejo KEYNOTE-671 [2], CheckMate 77T [8], AEGEAN [9], RATIONALE-315 [10], Neotorch [11] in IMpower030 [12]. Te študije so preučevale učinke kombiniranja imunoterapije in kemoterapije v perioperativnem obdobju.
3. Kombinacija imunoterapije z drugimi načini zdravljenja: (1) Kombinacija z drugimi imunozdravili: Na primer, citotoksični antigen 4, povezan s limfociti T (CTLA-4), je bil kombiniran v testu NEOSTAR [13], protitelo proti genu za aktivacijo limfocitov 3 (LAG-3) je bilo kombinirano v testu NEO-Predict-Lung [14], imunoglobulin celic T in strukture ITIM pa so bile kombinirane v testu SKYSCRAPER 15. Študije, kot je kombinacija protiteles TIGIT [15], so okrepile protitumorski učinek s kombinacijo imunskih zdravil. (2) Kombinacija z radioterapijo: na primer, duvaliumab v kombinaciji s stereotaktično radioterapijo (SBRT) je zasnovan za povečanje terapevtskega učinka zgodnjega nedrobnoceličnega pljučnega raka [16]; (3) Kombinacija z antiangiogenimi zdravili: na primer, študija EAST ENERGY [17] je raziskovala sinergistični učinek ramumaba v kombinaciji z imunoterapijo. Raziskovanje več načinov imunoterapije kaže, da mehanizem uporabe imunoterapije v perioperativnem obdobju še vedno ni v celoti razumljen. Čeprav je imunoterapija sama po sebi pokazala pozitivne rezultate v perioperativnem zdravljenju, raziskovalci upajo, da bodo s kombinacijo kemoterapije, radioterapije, antiangiogene terapije in drugih zaviralcev imunskih kontrolnih točk, kot so CTLA-4, LAG-3 in TIGIT, še povečali učinkovitost imunoterapije.
Še vedno ni zaključka o optimalnem načinu imunoterapije za operabilni zgodnji nedrobnocelični pljučni rak (NSCLC), zlasti ne o tem, ali je perioperativna imunoterapija primerljiva z neoadjuvantno imunoterapijo samo in ali lahko dodatna adjuvantna imunoterapija prinese pomembne dodatne učinke, saj še vedno primanjkuje neposrednih primerjalnih rezultatov preskušanj.
Forde in sodelavci so uporabili uteženo analizo z raziskovalno oceno nagnjenosti za simulacijo učinka randomiziranih kontroliranih preskušanj in prilagodili izhodiščne demografske podatke in značilnosti bolezni med različnimi populacijami v študiji, da bi zmanjšali moteči učinek teh dejavnikov, s čimer so bili rezultati študij CheckMate 816 [1] in CheckMate 77T [8] bolj primerljivi. Mediana časa spremljanja je bila 29,5 meseca (CheckMate 816) oziroma 33,3 meseca (CheckMate 77T), kar je zagotovilo dovolj časa spremljanja za opazovanje EFS in drugih ključnih meril učinkovitosti.
V uteženi analizi je bil HR EFS 0,61 (95 % IZ, 0,39 do 0,97), kar kaže na 39 % manjše tveganje za ponovitev ali smrt v skupini s perioperativno kombinirano kemoterapijo z nabuliumabom (način CheckMate 77T) v primerjavi s skupino z neoadjuvantno kombinirano kemoterapijo z nabuliumabom (CheckMate 816). Skupina s perioperativno nebuliuzumabom in kemoterapijo je pokazala zmerno korist pri vseh bolnikih v izhodiščni fazi, učinek pa je bil bolj izrazit pri bolnikih z manj kot 1 % izražanja tumorskega PD-L1 (49 % zmanjšanje tveganja za ponovitev ali smrt). Poleg tega je pri bolnikih, ki niso dosegli pCR, skupina s perioperativno kombinirano kemoterapijo z nabuliumabom pokazala večjo korist EFS (35 % zmanjšanje tveganja za ponovitev ali smrt) kot skupina z neoadjuvantno kombinirano kemoterapijo z nabuliumabom. Ti rezultati kažejo, da je model perioperativne imunoterapije bolj koristen kot model neoadjuvantne imunoterapije sam, zlasti pri bolnikih z nizko ekspresijo PD-L1 in ostanki tumorja po začetnem zdravljenju.
Vendar pa nekatere posredne primerjave (kot so metaanalize) niso pokazale pomembne razlike v preživetju med neoadjuvantno imunoterapijo in perioperativno imunoterapijo [18]. Metaanaliza, ki je temeljila na podatkih posameznih bolnikov, je pokazala, da sta imeli perioperativna imunoterapija in neoadjuvantna imunoterapija podobne rezultate glede preživetja brez napredovanja bolezni (EFS) tako v podskupinah s pCR kot brez PCR pri bolnikih z operabilnim nedrobnoceličnim pljučnim rakom v zgodnji fazi [19]. Poleg tega ostaja prispevek faze adjuvantne imunoterapije, zlasti po tem, ko bolniki dosežejo pCR, v kliniki kontroverzna točka.
Nedavno je Svetovalni odbor za onkološka zdravila pri ameriški agenciji za hrano in zdravila (FDA) razpravljal o tem vprašanju in poudaril, da specifična vloga adjuvantne imunoterapije še vedno ni jasna [20]. Razpravljali so o naslednjem: (1) Težko je razlikovati med učinki posameznih faz zdravljenja: ker perioperativni program sestavljata dve fazi, neoadjuvantna in adjuvantna, je težko določiti posamezni prispevek vsake faze k celotnemu učinku, zaradi česar je težko ugotoviti, katera faza je bolj kritična ali ali je treba obe fazi izvajati hkrati; (2) Možnost prekomernega zdravljenja: če je imunoterapija vključena v obe fazi zdravljenja, lahko to povzroči prekomerno zdravljenje bolnikov in poveča tveganje za neželene učinke; (3) Povečano breme zdravljenja: Dodatno zdravljenje v fazi adjuvantnega zdravljenja lahko povzroči večje breme zdravljenja za bolnike, zlasti če obstaja negotovost glede njegovega prispevka k splošni učinkovitosti. V odgovor na zgornjo razpravo so za jasen zaključek v prihodnosti potrebne strožje zasnovane randomizirane kontrolirane študije za nadaljnje preverjanje.
Čas objave: 7. dec. 2024