Po vstopu v odraslost se človeški sluh postopoma slabša. Na vsakih 10 let starosti se incidenca izgube sluha skoraj podvoji, dve tretjini odraslih, starih ≥ 60 let, pa trpi zaradi neke oblike klinično pomembne izgube sluha. Obstaja povezava med izgubo sluha in komunikacijskimi motnjami, kognitivnim upadom, demenco, povečanimi stroški zdravljenja in drugimi neugodnimi zdravstvenimi izidi.
Vsakdo bo postopoma doživljal starostno izgubo sluha skozi vse življenje. Človeška slušna sposobnost je odvisna od tega, ali lahko notranje uho (polž) natančno kodira zvok v nevronske signale (ki jih nato možganska skorja obdela in dekodira v pomen). Vsaka patološka sprememba poti od ušesa do možganov lahko negativno vpliva na sluh, vendar je starostna izguba sluha, ki vključuje polž, najpogostejši vzrok.
Značilnost s starostjo povezane izgube sluha je postopna izguba slušnih lasnih celic v notranjem ušesu, ki so odgovorne za kodiranje zvoka v nevronske signale. Za razliko od drugih celic v telesu se slušne lasne celice v notranjem ušesu ne morejo regenerirati. Zaradi kumulativnih učinkov različnih etiologij se te celice postopoma izgubljajo skozi vse življenje. Najpomembnejši dejavniki tveganja za s starostjo povezano izgubo sluha so starejša starost, svetlejša barva kože (ki je pokazatelj pigmentacije polža, ker ima melanin zaščitni učinek na polž), moškost in izpostavljenost hrupu. Drugi dejavniki tveganja vključujejo dejavnike tveganja za srčno-žilne bolezni, kot so sladkorna bolezen, kajenje in hipertenzija, ki lahko povzročijo mikrovaskularne poškodbe kohlearnih krvnih žil.
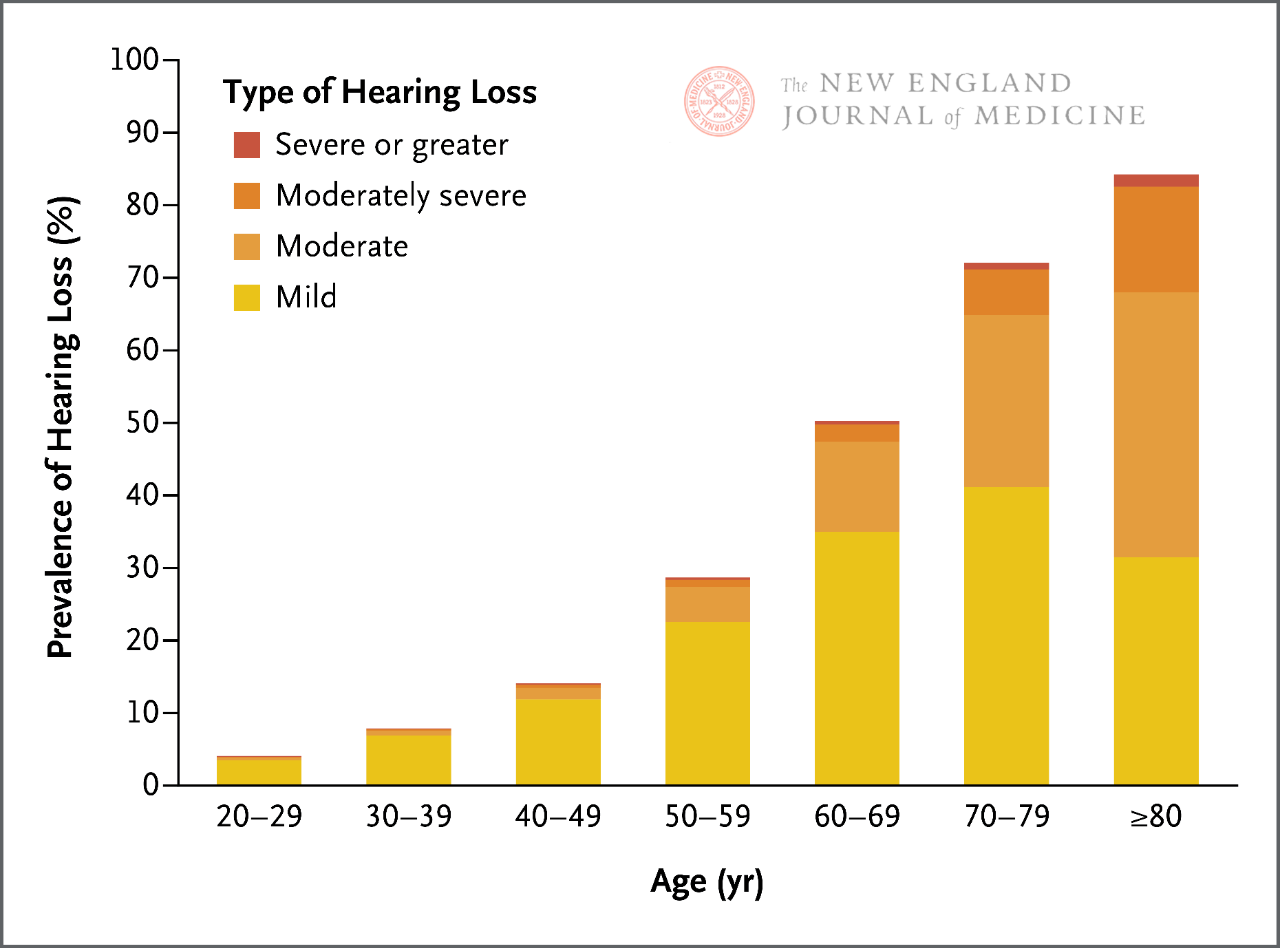
Človeški sluh se postopoma slabša, ko vstopimo v odraslost, zlasti ko gre za slišanje visokofrekvenčnih zvokov. Incidenca klinično pomembne izgube sluha se s starostjo povečuje in na vsakih 10 let starosti se incidenca izgube sluha skoraj podvoji. Zato dve tretjini odraslih, starih ≥ 60 let, trpita zaradi neke oblike klinično pomembne izgube sluha.
Epidemiološke študije so pokazale povezavo med izgubo sluha in komunikacijskimi ovirami, kognitivnim upadom, demenco, povečanimi stroški zdravljenja in drugimi neugodnimi zdravstvenimi izidi. V zadnjem desetletju so se raziskave še posebej osredotočile na vpliv izgube sluha na kognitivni upad in demenco, na podlagi teh dokazov pa je komisija Lancet za demenco leta 2020 ugotovila, da je izguba sluha v srednjih in starejših letih največji potencialno spremenljiv dejavnik tveganja za razvoj demence, saj predstavlja 8 % vseh primerov demence. Domneva se, da je glavni mehanizem, s katerim izguba sluha povečuje kognitivni upad in tveganje za demenco, škodljiv učinek izgube sluha in nezadostnega slušnega kodiranja na kognitivno obremenitev, atrofijo možganov in socialno izolacijo.
S starostjo povezana izguba sluha se sčasoma postopoma in subtilno kaže v obeh ušesih, brez jasnih sprožilnih dogodkov. Vpliva na slišnost in jasnost zvoka ter na vsakodnevno komunikacijsko izkušnjo ljudi. Osebe z blago izgubo sluha se pogosto ne zavedajo, da se njihov sluh slabša, in verjamejo, da so njihove težave s sluhom posledica zunanjih dejavnikov, kot sta nejasen govor in hrup v ozadju. Ljudje s hudo izgubo sluha bodo postopoma opazili težave z jasnostjo govora tudi v tihem okolju, medtem ko se bodo pri govorjenju v hrupnem okolju počutili izčrpane, ker je za obdelavo oslabljenih govornih signalov potreben večji kognitivni napor. Običajno družinski člani najbolje razumejo bolnikove težave s sluhom.
Pri ocenjevanju bolnikovih težav s sluhom je pomembno razumeti, da je zaznavanje sluha pri posamezniku odvisno od štirih dejavnikov: kakovosti dohodnega zvoka (kot je slabljenje govornih signalov v prostorih s hrupom v ozadju ali odmevi), mehanskega procesa prenosa zvoka skozi srednje uho do polža (tj. prevodnega sluha), pretvorbe zvočnih signalov v nevronske električne signale s strani polža in njihovega prenosa v možgane (tj. senzorinevralnega sluha) ter dekodiranja nevronskih signalov v pomen s strani možganske skorje (tj. centralne slušne obdelave). Ko bolnik odkrije težave s sluhom, je vzrok lahko kateri koli od zgoraj omenjenih štirih delov, v mnogih primerih pa je že prizadetih več kot en del, preden se težave s sluhom pokažejo.
Namen predhodne klinične ocene je oceniti, ali ima bolnik lahko ozdravljivo prevodno izgubo sluha ali druge oblike izgube sluha, ki lahko zahtevajo nadaljnjo oceno s strani otorinolaringologa. Med prevodne izgube sluha, ki jih lahko zdravijo družinski zdravniki, spadata otitis media in cerumenna embolija, kar je mogoče ugotoviti na podlagi anamneze (kot je akutni začetek, ki ga spremlja bolečina v ušesu, in polnost ušesa, ki jo spremlja okužba zgornjih dihal) ali otoskopskega pregleda (kot je popolna cerumenna embolija v sluhovodu). Spremljajoči simptomi in znaki izgube sluha, ki zahtevajo nadaljnjo oceno ali posvet z otorinolaringologom, vključujejo izcedek iz ušesa, nenormalno otoskopijo, vztrajen tinitus, omotico, nihanja ali asimetrijo sluha ali nenadno izgubo sluha brez prevodnih vzrokov (kot je izliv v srednjem ušesu).
Nenadna senzorinevralna izguba sluha je ena redkih izgub sluha, ki zahtevajo nujno oceno otorinolaringologa (po možnosti v 3 dneh po nastopu), saj lahko zgodnja diagnoza in uporaba glukokortikoidov izboljšata možnosti za okrevanje sluha. Nenadna senzorinevralna izguba sluha je relativno redka, z letno incidenco 1/10000, najpogosteje pri odraslih, starih 40 let ali več. V primerjavi z enostransko izgubo sluha zaradi prevodnih razlogov bolniki z nenadno senzorinevralno izgubo sluha običajno poročajo o akutni, neboleči izgubi sluha na enem ušesu, kar povzroči skoraj popolno nezmožnost slišati ali razumeti govor drugih.
Trenutno obstaja več metod za presejanje izgube sluha ob postelji bolnika, vključno s testi šepetanja in testi vrtenja prstov. Vendar se občutljivost in specifičnost teh metod testiranja zelo razlikujeta, njihova učinkovitost pa je lahko omejena glede na verjetnost starostne izgube sluha pri bolnikih. Posebej pomembno je omeniti, da se sluh postopoma zmanjšuje skozi vse življenje (slika 1), ne glede na rezultate presejanja pa je mogoče sklepati, da ima bolnik določeno stopnjo starostne izgube sluha na podlagi njegove starosti, simptomov, ki kažejo na izgubo sluha, in nobenih drugih kliničnih razlogov.
Potrdite in ocenite izgubo sluha ter napotite k avdiologu. Med postopkom ocenjevanja sluha zdravnik v zvočno izolirani sobi uporabi kalibriran avdiometer za testiranje pacientovega sluha. Ocenite minimalno jakost zvoka (tj. prag sluha), ki jo lahko pacient zanesljivo zazna v decibelih v območju 125–8000 Hz. Nizek prag sluha kaže na dober sluh. Pri otrocih in mladih odraslih je prag sluha za vse frekvence blizu 0 dB, vendar se s starostjo sluh postopoma zmanjšuje in prag sluha postopoma povečuje, zlasti za visokofrekvenčne zvoke. Svetovna zdravstvena organizacija razvršča sluh na podlagi povprečnega praga sluha osebe pri najpomembnejših zvočnih frekvencah za govor (500, 1000, 2000 in 4000 Hz), znanega kot povprečje štirih frekvenc čistega tona [PTA4]. Zdravniki ali pacienti lahko razumejo vpliv ravni sluha pacienta na delovanje in ustrezne strategije zdravljenja na podlagi PTA4. Drugi testi, ki se izvajajo med testi sluha, kot so testi kostne prevodnosti in razumevanje jezika, lahko pomagajo tudi pri ugotavljanju, ali je vzrok izgube sluha prevodna izguba sluha ali izguba sluha zaradi centralne slušne obdelave, in nudijo smernice za ustrezne načrte rehabilitacije sluha.
Glavna klinična osnova za obravnavo starostne izgube sluha je izboljšanje dostopnosti govora in drugih zvokov v slušnem okolju (kot so glasba in zvočni alarmi) za spodbujanje učinkovite komunikacije, sodelovanja v vsakodnevnih dejavnostih in varnosti. Trenutno ni obnovitvene terapije za starostno izgubo sluha. Obvladovanje te bolezni se osredotoča predvsem na zaščito sluha, sprejemanje komunikacijskih strategij za optimizacijo kakovosti vhodnih slušnih signalov (zunaj konkurenčnega hrupa v ozadju) ter uporabo slušnih aparatov in polževih vsadkov ter druge slušne tehnologije. Stopnja uporabe slušnih aparatov ali polževih vsadkov v populaciji upravičencev (določena s sluhom) je še vedno zelo nizka.
Strategije za zaščito sluha se osredotočajo na zmanjšanje izpostavljenosti hrupu z izogibanjem viru zvoka ali z zmanjšanjem glasnosti vira zvoka ter po potrebi z uporabo naprav za zaščito sluha (kot so čepki za ušesa). Komunikacijske strategije vključujejo spodbujanje ljudi k pogovorom iz oči v oči, ohranjanje razdalje med pogovori in zmanjšanje hrupa v ozadju. Pri komunikaciji iz oči v oči lahko poslušalec sprejema jasnejše slušne signale ter vidi govorčevo mimiko in gibanje ustnic, kar pomaga osrednjemu živčnemu sistemu pri dekodiranju govornih signalov.
Slušni aparati ostajajo glavna intervencijska metoda za zdravljenje starostne izgube sluha. Slušni aparati lahko ojačajo zvok, naprednejši slušni aparati pa lahko s pomočjo usmerjenih mikrofonov in digitalne obdelave signalov izboljšajo tudi razmerje signal/šum želenega ciljnega zvoka, kar je ključnega pomena za izboljšanje komunikacije v hrupnem okolju.
Slušni aparati brez recepta so primerni za odrasle z blago do zmerno izgubo sluha. Vrednost PTA4 je običajno manjša od 60 dB, ta populacija pa predstavlja od 90 % do 95 % vseh bolnikov z izgubo sluha. V primerjavi s tem imajo slušni aparati na recept višjo raven izhodne zvočne moči in so primerni za odrasle s hujšo izgubo sluha, vendar jih je mogoče dobiti le pri strokovnjakih za sluh. Ko bo trg dozorel, se pričakuje, da bodo stroški slušnih aparatov brez recepta primerljivi s stroški visokokakovostnih brezžičnih ušesnih čepkov. Ker delovanje slušnih aparatov postaja rutinska značilnost brezžičnih slušalk, se slušni aparati brez recepta morda na koncu ne bodo več razlikovali od brezžičnih slušalk.
Če je izguba sluha huda (vrednost PTA4 običajno ≥ 60 dB) in je po uporabi slušnih aparatov še vedno težko razumeti druge, je sprejemljiva operacija kohlearnega vsadka. Kohlearni vsadki so nevronske protetične naprave, ki kodirajo zvok in neposredno stimulirajo kohlearne živce. Vstavi jih otorinolaringolog med ambulantnim kirurškim posegom, ki traja približno 2 uri. Po vsaditvi pacienti potrebujejo 6–12 mesecev, da se prilagodijo sluhu, doseženemu s kohlearnimi vsadki, in zaznavajo nevronsko električno stimulacijo kot smiseln jezik in zvok.
Čas objave: 25. maj 2024